Ανεπάρκεια Μιτροειδούς Βαλβίδας: Πολύπλευρη Προσέγγιση
Γράφει η Dr. Ilham Kaffa. Ειδικός Καρδιολόγος στην Αθήνα.

Image Source: FreeImages
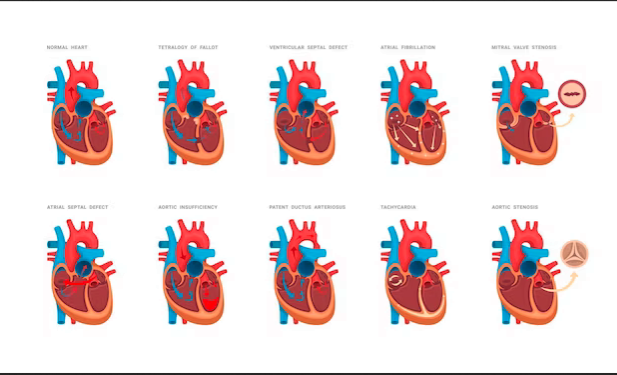
Η ανεπάρκεια της μιτροειδούς βαλβίδας, επίσης γνωστή ως mitral regurgitation, είναι μια κοινή καρδιακή πάθηση, που εντοπίζεται συχνά σε ασθενείς με νόσους των καρδιακών βαλβίδων. Σε αυτή την κατάσταση, οι πτυχές της μιτροειδούς βαλβίδας δεν λειτουργούν σωστά και δεν κλείνουν πλήρως. Αυτό οδηγεί σε αντίστροφη ροή αίματος από την αριστερή κοιλία προς τον αριστερό κόλπο, προκαλώντας διάφορα συμπτώματα και επιπλοκές, όπως καρδιακή ανεπάρκεια, διαστολική και συστολική δυσλειτουργία, καθώς και άλλες συνεπάγοντες παθήσεις.
1. Η Μιτροειδής Βαλβίδα και η Λειτουργία της
Η καρδιά μας έχει τέσσερις βαλβίδες – αορτική, μιτροειδής, πνευμονική και τριγλώχινα – που ρυθμίζουν τη ροή του αίματος μέσα στην καρδιά και μεταξύ των κοιλιών και των κόλπων. Η μιτροειδής βαλβίδα βρίσκεται ανάμεσα στην αριστερή κοιλία και τον αριστερό κόλπο και είναι υπεύθυνη για την επιτροπή της ροής αίματος από τον αριστερό κόλπο προς την αριστερή κοιλία κατά τη διαστολή, ενώ παράλληλα αποτρέπει την παλινδρόμηση του αίματος κατά τη συστολή.
2. Είδη Ανεπάρκειας Μιτροειδούς Βαλβίδας
Η ανεπάρκεια μιτροειδούς βαλβίδας μπορεί να χαρακτηριστεί ως οξεία ή χρόνια, ανάλογα με την ένταση και τη διάρκεια της παθολογικής κατάστασης.
2.1. Οξεία Ανεπάρκεια Μιτροειδούς Βαλβίδας
Η οξεία ανεπάρκεια εμφανίζεται απροσδόκητα και μπορεί να προκαλέσει σοβαρά συμπτώματα, όπως δύσπνοια, πτώση της αρτηριακής πίεσης και οίδημα πνεύμονα. Χρειάζεται άμεση ιατρική παρέμβαση, καθώς μπορεί να οδηγήσει σε σοβαρές επιπλοκές και ακόμα και σε θάνατο.
2.2. Χρόνια Ανεπάρκεια Μιτροειδούς Βαλβίδας
Η χρόνια ανεπάρκεια εμφανίζεται πιο σταδιακά και οι επιπτώσεις της στην καρδιά και τον οργανισμό είναι πιο ήπιες. Τα συμπτώματα, όπως δύσπνοια κατά την άσκηση, εύκολη κόπωση, παλμοί και οίδημα στα κάτω άκρα, εκδηλώνονται σταδιακά και μπορεί να χρειαστούν χρόνια για να εμφανιστούν.
3. Αιτίες και Παράγοντες Κινδύνου Ανεπάρκειας Μιτροειδούς Βαλβίδας
Η ανεπάρκεια μιτροειδούς βαλβίδας μπορεί να προκληθεί από αρκετές αιτίες και παράγοντες κινδύνου. Μερικές από τις πιο συνηθισμένες αιτίες είναι:
- Στεφανιαία νόσος
- Πρόπτωση της μιτροειδούς βαλβίδας
- Μυοκαρδιοπάθεια
- Ρευματικός πυρετός
- Κακή κατασκευή εκ γενετής μίας ή και των δυο γλωχίνων
- Έμφραγμα του μυοκαρδίου
- Λοιμώδης ενδοκαρδίτιδα
- Τραυματισμός
Παράγοντες κινδύνου που μπορεί να συμβάλουν στην ανάπτυξη ανεπάρκειας μιτροειδούς βαλβίδας περιλαμβάνουν:
- Ηλικία
- Φύλο
- Οικογενειακή ιστορία καρδιακών παθήσεων
- Αρτηριακή υπέρταση
- Σακχαρώδης διαβήτης
- Παχυσαρκία
- Κάπνισμα
4. Συμπτώματα Ανεπάρκειας Μιτροειδούς Βαλβίδας
Η ανεπάρκεια μιτροειδούς βαλβίδας μπορεί να προκαλέσει διάφορα συμπτώματα, ανάλογα με τον βαθμό της πάθησης και τη διάρκειά της. Μερικά από τα πιο κοινά συμπτώματα περιλαμβάνουν:
- Δύσπνοια (δυσκολία στην αναπνοή), ειδικά κατά τη διάρκεια της άσκησης ή όταν ο ασθενής ξαπλώνει
- Κόπωση και αδυναμία, ιδιαίτερα κατά τη διάρκεια εντατικής σωματικής δραστηριότητας
- Παλμοί ή αισθημα παλμών
- Οίδημα (πρήξιμο) στα πόδια, τους αστραγάλους ή τις γάμπες
- Ζαλάδα ή λιποθυμία (συγκοπτικά επεισόδια)
- Αρρυθμία (ασταθής καρδιακός ρυθμός)
- Φύσημα (αυξημένη αναπνοή)
- Κατακράτηση υγρών στους πνεύμονες (πνευμονικό οίδημα)
- Έντονος βήχας και δυσκολία στην κατάποση
- Στηθάγχη ή βάρος στο στήθος
Είναι σημαντικό να αναγνωρίζεται ότι τα συμπτώματα μπορεί να εμφανίζονται και να εξαφανίζονται, ιδιαίτερα όταν ο ασθενής είναι υπό στρες ή κάνει άσκηση.
5. Διάγνωση της Ανεπάρκειας Μιτροειδούς Βαλβίδας
Η διάγνωση της ανεπάρκειας μιτροειδούς βαλβίδας βασίζεται στην κλινική εξέταση, τα ιστορικά στοιχεία και τις αποτελέσματα διαγνωστικών εξετάσεων.
5.1. Κλινική Εξέταση
Κατά τη διάρκεια της κλινικής εξέτασης, ο γιατρός μπορεί να παρατηρήσει τα εξής στοιχεία:
- Ολοσυστολικό φύσημα στο προκάρδιο,
- Εξασθένιση του καρδιακού τόνου
- Αύξηση πνευμονικού στοιχείου του δεύτερο τόνου
5.2. Διαγνωστικές Εξετάσεις
Οι διαγνωστικές εξετάσεις που μπορεί να πραγματοποιηθούν για τη διάγνωση της ανεπάρκειας μιτροειδούς βαλβίδας περιλαμβάνουν:
- Ηλεκτροκαρδιογράφημα (ΗΚΓ): Καταγράφει την υπερτροφία που παρουσιάζει ο αριστερός κόλπος και η αριστερή κοιλία, καθώς και τις αρρυθμίες που συνυπάρχουν (κολπική μαρμαρυγή).
- Ακτινογραφία θώρακος: Μπορεί να δείξει τη διάταση του αριστερού κόλπου, τη διάταση και υπερτροφία της αριστερής κοιλίας (η σκιά της καρδιάς είναι μεγαλύτερη και καταλαμβάνει όλο το πλάτος του θώρακα), καθώς και την ασβέστωση της βαλβίδας ή του δακτυλίου.
- Υπερηχογράφημα καρδιάς (ΥΗ): Αυτή η εξέταση μπορεί να επιβεβαιώσει τη διάγνωση, να ελέγξει τη σοβαρότητα της ανεπάρκειας και να αναζητήσει την αιτία και το μέγεθος της ανεπάρκειας. Στη διάρκεια της εξέτασης καταγράφεται η αύξηση των διαστάσεων του αριστερού κόλπου και της κοιλίας.
- Καθετηριασμός (καρδιοκαθετήρας): Ο καθετηριασμός γίνεται όταν έχει προηγηθεί έμφραγμα του μυοκαρδίου ή αν υπάρχει υποψία στεφανιαίας νόσου.
6. Αντιμετώπιση της Ανεπάρκειας Μιτροειδούς Βαλβίδας
Η θεραπεία της ανεπάρκειας της μιτροειδούς βαλβίδας ποικίλλει ανάλογα με διάφορους παράγοντες, όπως η σοβαρότητα των συμπτωμάτων, η έκταση της βλάβης και η αιτία της πάθησης. Για τους ασθενείς με ήπια ανεπάρκεια, οι γιατροί συνιστούν συνήθως τακτική παρακολούθηση. Η φαρμακευτική αγωγή μπορεί να ανακουφίσει τα συμπτώματα, αν και δεν μπορεί να θεραπεύσει την κατάσταση. Τα διουρητικά βοηθούν στην αντιμετώπιση του οιδήματος, ενώ τα αντιπηκτικά είναι χρήσιμα στη διαχείριση της κολπικής μαρμαρυγής.
Η χειρουργική θεραπεία είναι μια άλλη επιλογή για τους ασθενείς με σοβαρή ανεπάρκεια της μιτροειδούς βαλβίδας. Η επισκευή ή η αντικατάσταση της βαλβίδας είναι η πρωταρχική προσέγγιση.
Κατά τη διάρκεια της χειρουργικής επέμβασης επιδιόρθωσης της βαλβίδας, ο χειρουργός μπορεί να επιλέξει να επανασυνδέσει τα φυλλάδια της βαλβίδας, να αφαιρέσει τον κατεστραμμένο ιστό ή να τοποθετήσει τεχνητές χορδές. Ένας συνθετικός δακτύλιος τοποθετείται επίσης γύρω από τη βαλβίδα για να παρέχει στήριξη.
Η αντικατάσταση βαλβίδας μπορεί να περιλαμβάνει τη χρήση μηχανικής ή βιολογικής βαλβίδας. Οι μηχανικές βαλβίδες διαρκούν μια ζωή, αλλά οι ασθενείς χρειάζονται δια βίου αντιπηκτική θεραπεία. Οι βιολογικές βαλβίδες διαρκούν περίπου δέκα χρόνια και δεν απαιτούν αντιπηκτικά. Χρησιμοποιούνται συνήθως για ηλικιωμένους ασθενείς.
Μια εναλλακτική θεραπεία είναι η διαδερμική αποκατάσταση Mitra Clip, η οποία μειώνει την ποσότητα του αίματος που παλινδρομεί, τοποθετώντας ένα κλιπ μεταξύ των πτυχών της βαλβίδας. Η μέθοδος δεν απαιτεί χειρουργική επέμβαση ανοικτής καρδιάς και τα συμπτώματα των ασθενών μειώνονται, βελτιώνοντας την ποιότητα ζωής τους.