Αγγειοπλαστικη και η Αορτοστεφανιαια Παρακαμψη
Τι είναι αυτές οι δύο μέθοδοι;
Πότε χρησιμοποιούμε τη μία μέθοδο και πότε την άλλη, προκειμένου να αντιμετωπίσουμε τη στεφανιαία νόσο;
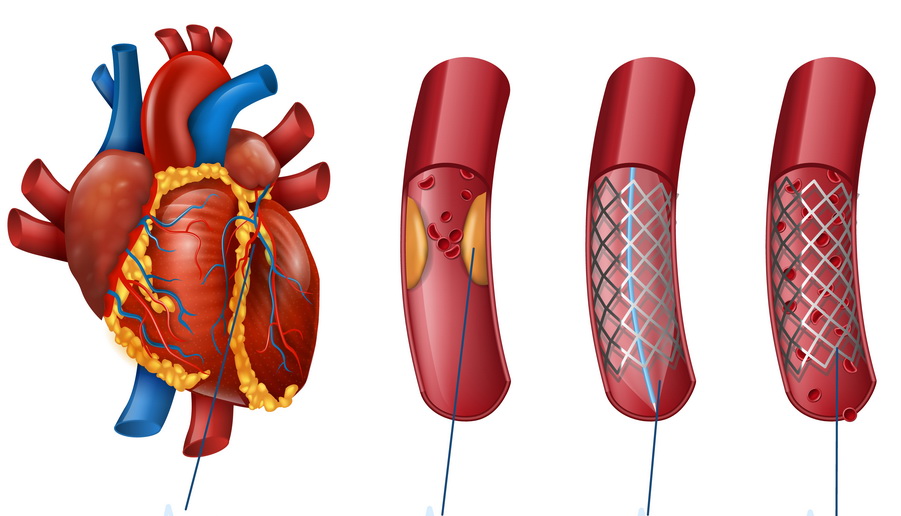
Πότε χρησιμοποιούμε τη μία μέθοδο και πότε την άλλη, προκειμένου να αντιμετωπίσουμε τη στεφανιαία νόσο;

Πότε πρέπει να επισκεφθώ τον Καρδιολόγο, και τι εξετάσεις συνήθως περιλαμβάνονται;

Ο καρδιολογικός έλεγχος πρέπει οπωσδήποτε να περιλαμβάνει:
Υπάρχουν βέβαια ορισμένες κατηγορίες ασθενών (όπως αυτοί με γνωστή στεφανιαία νόσο, με νεφρική ανεπάρκεια, με σακχαρώδη διαβήτη, με ήδη γνωστή αρτηριακή υπέρταση, με οικογενή σύνδρομα δυσλιπιδαιμίας), οι οποίοι εντάσσονται σε ειδικές κατηγορίες, και των οποίων η προληπτική καρδιολογία είναι κάπως διαφορετική από το γενικό πληθυσμό, και οι οποίοι χρήζουν τακτικότερης και αυστηρότερης καρδιολογικής παρακολούθησης. Αν λοιπόν ανήκετε σε κάποια από αυτές τις κατηγορίες, επισκεφθείτε τον καρδιολόγο σας χωρίς χρονοτριβή.
Εν κατακλείδι, η προληπτική καρδιολογική παρακολούθηση (το γνωστό σε όλους check-up) θα πρέπει να ξεκινά από την ηλικία των 40 ετών, να περιλαμβάνει οπωσδήποτε μετρήσεις της αρτηριακής πίεσης και των λιπιδίων αίματος, όπως και όποιες άλλες εξετάσεις κρίνει ο θεράπων καρδιολόγος ότι χρειάζονται για την ασφαλέστερη παρακολούθηση του καθενός από εμάς. Στον 21ο αιώνα πλέον, η καρδιολογική πρόληψη είναι ευθύνη όλων μας, προκειμένου να χαιρόμαστε τη ζωή και την υγεία μας, τόσο εμείς, όσο και τα αγαπημένα μας πρόσωπα.
Address: Dionysiou Areopagitou 3, Athina 117 42
Η καρδιοπάθεια περιγράφει μια σειρά από καταστάσεις που επηρεάζουν την καρδιά σας. Οι καρδιακές παθήσεις περιλαμβάνουν:
Πολλές μορφές καρδιακής νόσου μπορούν να προληφθούν ή να αντιμετωπιστούν με επιλογές υγιεινού τρόπου ζωής.
Τα συμπτώματα της καρδιακής νόσου εξαρτώνται από τον τύπο της καρδιακής νόσου που παρουσιάζετε.
Η συσσώρευση λιπαρών πλακών στις αρτηρίες σας ή αθηροσκλήρωση μπορεί να βλάψει τα αιμοφόρα αγγεία και την καρδιά. Η συσσώρευση πλακών προκαλεί στένωση ή απόφραξη των αιμοφόρων αγγείων που μπορεί να οδηγήσει σε καρδιακή προσβολή, πόνο στο στήθος (στηθάγχη) ή εγκεφαλικό επεισόδιο.
Τα συμπτώματα της στεφανιαίας νόσου μπορεί να είναι διαφορετικά για τους άνδρες και τις γυναίκες. Για παράδειγμα, οι άνδρες είναι πιο πιθανό να έχουν πόνο στο στήθος. Οι γυναίκες είναι πιο πιθανό να έχουν άλλα σημεία και συμπτώματα μαζί με τη δυσφορία στο στήθος, όπως δύσπνοια, ναυτία και υπερβολική κόπωση.
Μπορεί να μην διαγνωστεί η στεφανιαία νόσος μέχρι να πάθετε καρδιακή προσβολή, στηθάγχη, εγκεφαλικό επεισόδιο ή καρδιακή ανεπάρκεια. Είναι σημαντικό να παρακολουθείτε τα καρδιαγγειακά συμπτώματα και να συζητάτε τις ανησυχίες σας με το καρδιολόγο σας. Η καρδιαγγειακή νόσος μπορεί μερικές φορές να εντοπιστεί νωρίς με τακτικές αξιολογήσεις.
Η καρδιά σας μπορεί να χτυπάει πολύ γρήγορα, πολύ αργά ή ακανόνιστα. Τα σημάδια και τα συμπτώματα καρδιακής αρρυθμίας μπορεί να περιλαμβάνουν:
Οι σοβαρές καρδιακές βλάβες με τις οποίες γεννιέστε (συγγενείς καρδιακές βλάβες) συνήθως γίνονται αντιληπτές αμέσως μετά τη γέννηση. Τα σημάδια και συμπτώματα καρδιακής ανεπάρκειας στα παιδιά μπορεί να περιλαμβάνουν:
Οι λιγότερο σοβαρές συγγενείς καρδιακές παθήσεις συχνά δεν διαγιγνώσκονται παρά μόνο αργότερα στην παιδική ηλικία ή κατά τη διάρκεια της ενήλικης ζωής. Τα σημεία και συμπτώματα των συγγενών καρδιακών ανωμαλιών που συνήθως δεν είναι άμεσα απειλητικά για τη ζωή περιλαμβάνουν
Στα πρώιμα στάδια της μυοκαρδιοπάθειας, μπορεί να μην έχετε κανένα σύμπτωμα. Καθώς η κατάσταση επιδεινώνεται, τα συμπτώματα μπορεί να περιλαμβάνουν:
Η ενδοκαρδίτιδα είναι μια λοίμωξη που προσβάλλει την εσωτερική μεμβράνη των καρδιακών κοιλοτήτων και των καρδιακών βαλβίδων (ενδοκάρδιο). Τα σημάδια και τα συμπτώματα της καρδιακής λοίμωξης μπορεί να περιλαμβάνουν:
Η καρδιά έχει τέσσερις βαλβίδες – την αορτική, τη μιτροειδή, την πνευμονική και την τριγλώχινα βαλβίδα – που ανοίγουν και κλείνουν για να κατευθύνουν τη ροή του αίματος μέσα στην καρδιά σας. Πολλά πράγματα μπορούν να βλάψουν τις βαλβίδες της καρδιάς σας, οδηγώντας σε στένωση (στένωση), διαφυγή (παλινδρόμηση ή ανεπάρκεια) ή ακατάλληλο κλείσιμο (πρόπτωση).
Ανάλογα με το ποια βαλβίδα δεν λειτουργεί σωστά, τα σημεία και τα συμπτώματα της βαλβιδοπάθειας της καρδιάς γενικά περιλαμβάνουν
Αναζητήστε επείγουσα ιατρική φροντίδα εάν έχετε αυτά τα σημεία και συμπτώματα καρδιακής νόσου:
Οι καρδιακές παθήσεις αντιμετωπίζονται ευκολότερα όταν ανιχνεύονται έγκαιρα, γι’ αυτό μιλήστε στο καρδιολόγο σας για τις ανησυχίες σας σχετικά με την υγεία της καρδιάς σας. Εάν ανησυχείτε για την εμφάνιση καρδιακής νόσου, μιλήστε με το γιατρό σας για τα μέτρα που μπορείτε να λάβετε για να μειώσετε τον κίνδυνο καρδιακής νόσου. Αυτό είναι ιδιαίτερα σημαντικό εάν έχετε οικογενειακό ιστορικό καρδιακής νόσου.
Εάν πιστεύετε ότι μπορεί να έχετε καρδιακή νόσο, με βάση νέα σημάδια ή συμπτώματα που έχετε, κλείστε ραντεβού για να δείτε τον γιατρό σας.
Δρ. ΙΛΧΑΜ ΚΑΦΦΑ
Καρδιολόγος
Πριν από την μελέτη Framingham, το κάπνισμα δεν εθεωρείτο ως παράγων κινδύνου για καρδιαγγειακή νόσο.
• Ακόμα και η American Heart Association θεωρούσε το 1956 ότι τα δεδομένα, εκείνη την εποχή, δεν επαρκούσαν για την συσχέτιση του καπνίσματος με την στεφανιαία νόσο.
• Η μελέτη Framingham, καθώς και η Albany Cardiovascular Health Center Study έδειξαν ότι οι καπνιστές είχαν υψηλότερο κίνδυνο εμφάνισης εμφράγματος του μυοκαρδίου ή αιφνιδίου θανάτου.
• Το 1948 υπήρχε η αντίληψη ότι η υψηλή πίεση ήταν αναγκαία για να κινεί το αίμα μέσα στα «σκληρά» αγγεία των ηλικιωμένων και ότι ήταν ένα φυσιολογικό στοιχείο της γύρανσης.
• Οι ερευνητές της Framingham διέλυσαν αυτούς τους μύθους και ανέφεραν πως η υψηλή αρτηριακή πίεση ήταν άμεσα συνδεόμενη με τον καρδιαγγειακό κίνδυνο.
• Η Framingham και άλλες επιδημιολογικές μελέτες, απέδειξαν ότι η συστολική και η διαστολική πίεση είχαν μία συνεχή και θετική συσχέτιση με τα καρδιαγγειακά συμβάματα.
O Διαβήτης συνδέεται με μία αύξηση 2-3 του κινδύνου για την ενφάνιση της στεφανιαίας νόσου, με τις γυναίκες σε μεγαλύτερο κίνδυνο από ότι οι άνδρες.
Η δυσανεξία στην γλυκόζη αυξάνει τον κίνδυνο κατά 1,5 φορά.
• Η ολική συγκέντρωση της χοληστερολής στο πλάσμα είναι ένας χρήσιμος δείκτης πρόβλεψης της αθηρωματικής νόσου.
• Αυτά τα δεδομένα επιβεβαιώθησαν όταν η LDL, η βασική λιποπρωτεΐνη που μεταφέρει την χοληστερόλη στο αίμα, συνδυάστηκε άμεσα με την αθηρωματική νόσο.
• Οι τωρινές κατευθυντήριες οδηγίες, στοχοποιούν την LDL ως τον πρωτεύοντα στόχο της θεραπείας.
• Μία μείωση κατά 10% της χοληστερόλης στο πλάσμα, προκαλεί μία μείωση στον κίνδυνο εμφάνισης αθηρωματικής νόσου κατά 50% στην ηλικία των 40, 40% στην ηλικία των 50, 30% στην ηλικία των 60 και 20% στην ηλικία των 70.

Ένας μεγάλος αριθμός επιδημιολογικών μελετών επιβεβαίωσε την συσχέτιση μεταξύ της καθιστικής ζωής και της στεφανιαίας νόσου.
• Ο σχετικός κίνδυνος θανάτου από στεφανιαία νόσο για ανθρώπους με καθιστική ζωή, σε σχέση με τους ενεργούς, είναι 1,9.
• Η σύσταση για άσκηση είναι ένα σημαντικό στοιχείο της προληπτικής υγείας σε ενήλικες, ηλικιωμένους και παιδιά.
H παχυσαρκία είναι ένα χρόνιο μεταβολικό σύνδρομο, που συνδυάζεται με πολλές συνοσηρότητες, όπως η Στεφανιαία Νόσος, ο Σακχαρώδης Διαβήτης τύπου ΙΙ, η αρτηριακή υπέρταση, διάφοροι καρκίνοι και η υπνική άπνοια.
• Η παχυσαρκία είναι επίσης ένας ανεξάρτητος παράγοντας κινδύνου για όλες τις αιτίες θανάτου, μία σχέση που έχει αποκαλυφθεί από τους ερευνητές της μελέτης Framingham, 40 χρόνια πριν.
• Ένα υψηλότερο BMI κατά την παιδική ηλικία, συνδυάζεται με αυξημένο κίνδυνο ανάπτυξης Στεφανιαίας Νόσου κατά την ενήλικο ζωή.
• Πολλές επιδημιολογικές μελέτες αναφέρουν ότι η έκθεση στα μικροσωματίδια του αέρα, συνδυάζεται με αύξηση στην καρδιαγγειακή θνητότητα.
• Έχει αναφερθεί στατιστικά σημαντική συσχέτιση μεταξύ των μικροσωματιδίων του αέρα και της στεφανιαίας νόσου, των αρρυθμιών και της καρδιακής ανεπάρκειας.
• Έκθεση σε αρσενικό, σε μόλυβδο, σε κάδμιο, σε μολυσμένα αέρια, διαλύτες και φυτοφάρμακα – εντομοκτόνα, έχει συνδυαστεί με αυξημένη επίπτωση καρδιαγγειακής νόσου.
• Παθοφυσιολογικώς, υπάρχει σχέση στις αλλαγές στην σύνθεση ή στην λειτουργικότητα το μονοξειδίου του αζώτου.
• Επιστήμονες από το Πανεπιστήμιο Χάρβαρντ παρακολουθώντας επί σειρά ετών σχεδόν 27.000 άνδρες, ηλικίας άνω των 45 ετών, κατέληξαν στο συμπέρασμα ότι η συστηματική κατανάλωση φαγητού αργά το βράδυ αυξάνει κατά το ήμισυ τον κίνδυνο τον κίνδυνο εμφράγματος.
• Αντίστοιχα, η παράλειψη του πρωινού αυξάνει κατά σχεδόν το ένα τέταρτο τον κίνδυνο αυτό, αλλά και θανάτου από έμφραγμα.
• Η τακτική λήψη fast food προκαλεί την κατανάλωση περισσότερων θερμίδων, περισσότερων θερμίδων από λίπος (και μάλιστα σε μεγάλο βαθμό κορεσμένο και τύπου τρανς λίπος), και βέβαια περισσότερο αλάτι (στοιχείο που συχνά δεν επισημαίνεται όσο πρέπει, αν και η υψηλή κατανάλωση του αλατιού έχει επίσης επιβαρυντική δράση για την υγεία όσο και το λίπος.
• Ο φαινότυπος ενός ατόμου σε ένα συγκεκριμένο περιβάλλον, σε μία συγκεκριμένη χρονική στιγμή, επηρεάζεται από τον προηγηθέντα φαινότυπο, ο οποίος είχε δημιουργηθεί από τον γονότυπο και την επίδραση του περιβάλλοντος σε αυτόν και τον δυναμικό συνδυασμό αντίδρασης στο τωρινό περιβάλλον.
• Η δυναμική της αντίδρασης, μεταβάλλεται συνεχώς κατά την διάρκεια της ζωής, από την σύλληψη έως τον θάνατο.
• Η προηγούμενη εικόνα δείχνει πως ένας συγκεκριμένος πολυγονικός γονότυπος συνδέεται με την πιθανή εμφάνιση Στεφανιαίας Νόσου, μέσω διαφόρων βιοχημικών υποσυστημάτων.
• Ο φαινότυπος της υγείας συνεχώς μεταβάλλεται και διαμορφώνεται ως αποτέλεσμα των επιγενετικών δικτύων των κυττάρων και εξελίσσεται κατά την διάρκεια της ζωής ενός ανθρώπου.
• Σε κυτταρικό επίπεδο, αυτά τα δίκτυα επηρεάζουν την μεθυλίωση και την επιδιόρθωση του DNA.
• Επίσης, χρησιμεύουν στο να οργανώνουν συνδυασμένες απαντήσεις σε διάφορες κριτικές καταστάσεις, όπως στην παραγωγή πρωτεϊνών του shock.
• Οι περιβαλλοντικοί παράγοντες δρουν επί του γενετικού υλικού, το οποίο έχει ο κάθε άνθρωπος.
• Το αποτέλεσμα είναι ένα άθροισμα και των δύο (πχ. Καρδιαγγειακή Νόσος).
• Και η συνέχιση της ασθένειας, με τις μεταβολές της, επηρεάζεται τόσο από τον γονότυπο, όσο και από το περιβάλλον (θεραπεία, παράγοντες κινδύνου…..).
Dr Ilham Kaffa


Στην ιδιοπαθή πνευμονική υπέρταση καταγράφεται ήπια έως μέτρια ελάττωση των όγκων του πνεύμονα και της διαχυτικής ικανότητας, καθώς και ήπια υποξαιμία-υποκαπνία.
Οι αλλοιώσεις αυτές είναι πιο εξεσημασμένες σε πνευμονική υπέρταση που συνοδεύει κολλαγονικά νοσήματα ή πνευμονοπάθειες.
Είναι η κύρια εξέταση αποκλεισμού χρόνιας θρομβο-εμβολικής νόσου ως αιτίας της ΠΑΥ.
Πρέπει να διενεργείται μετά από πλήρη αναίμακτο έλεγχο.
Σε ειδικά κέντρα έχει χαμηλή νοσηρότητα (1,1%) και θνητότητα (0,05%).
Μπορεί να συνδυαστεί και με αριστερό καθετηριασμό στην πρωτο-διάγνωση, ιδίως σε ασθενείς με παράγοντες κινδύνου για αριστερή καρδιακή ανεπάρκεια ή σε δυσκολία ακριβούς προσδιορισμού της πίεσης ενσφήνωσης.
The association between pulmonary hypertension and stroke: A systematic review and meta-analysis – Trushil G.ShahaJaini M.SutariabManav V.Vyasc
When Pulmonary Hypertension Complicates Heart Failure – Alberto- maria MarraMDa Nicola BenjaminMScbc Antonio CittadiniMDde Eduardo BossoneMD, PhDfEkkehard GrünigMD, PhDbc