Καρδιολογικός Έλεγχος, Καρδιολογική πρόληψη
Πότε πρέπει να επισκεφθείτε τον Καρδιολόγο, Εξετάσεις προληπτικής Καρδιολογίας
Πότε πρέπει να επισκεφθώ τον Καρδιολόγο, και τι εξετάσεις συνήθως περιλαμβάνονται;
- Πότε λοιπόν πρέπει να κάνουμε ένα καρδιολογικό έλεγχο;
- Τι εξετάσεις πρέπει να κάνουμε, για να αποφύγουμε (κατά το δυνατόν) τα καρδιαγγειακά συμβάματα;

Εξετάσεις συμπεριλαμβανόμενες σε Καρδιολογικό Έλεγχο
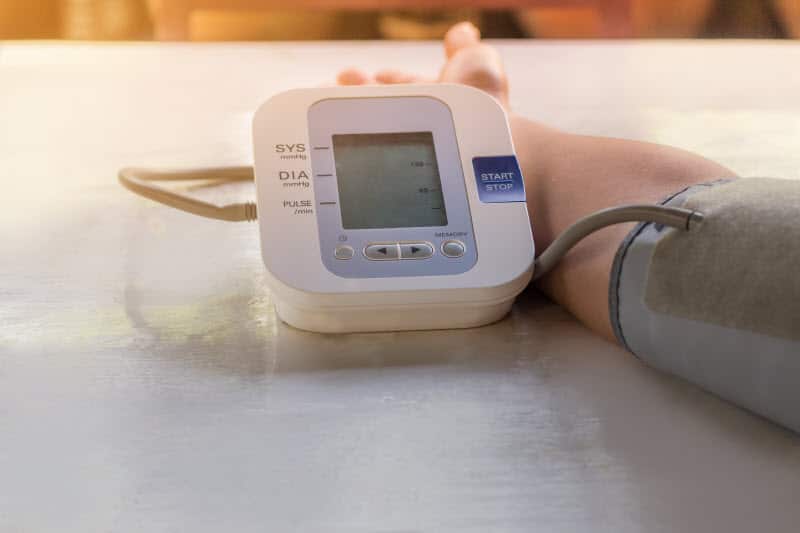
Δειγματοληπτικές μετρήσεις αρτηριακής πίεσης, Εξετάσεις λιπιδίων
Ο καρδιολογικός έλεγχος πρέπει οπωσδήποτε να περιλαμβάνει:
- Δειγματοληπτικές μετρήσεις της αρτηριακής πίεσης, ώστε να γνωρίζουμε τις συνηθισμένες τιμές της πίεσής μας, να προλάβουμε εγκαίρως τυχόν παρεκκλίσεις και να επέμβουμε από νωρίς με φαρμακευτική αγωγή όπου κρίνεται απαραίτητο. Είναι σημαντικό οι μετρήσεις της πίεσης να γίνονται από τον ίδιο τον ασθενή σε οικείο γι’ αυτόν περιβάλλον, καθώς η μέτρηση από το γιατρό ή το φαρμακοποιό έχει αποδειχθεί με κλινικές μελέτες ότι παρουσιάζει την πίεση του ασθενούς τεχνητά αυξημένη.
- Προτιμώνται τα υδραργυρικά πιεσόμετρα έναντι των αυτομάτων ηλεκτρονικών, γιατί είναι ακριβέστερα (αν και πιο δύσχρηστα). Ακριβέστερα επίσης είναι τα πιεσόμετρα βραχίονα από τα πιεσόμετρα καρπού. Υπενθυμίζεται ότι καλό είναι τα πιεσόμετρα να χρησιμοποιούνται για τη μέτρηση της αρτηριακής πίεσης και όχι για την ακριβή εκτίμηση των σφυγμών του ασθενούς, καθώς πολλές φορές μπορεί να έχουμε εσφαλμένη μέτρηση των σφυγμών – οι σφυγμοί καλό είναι να μετρούνται με τα δάκτυλα του ασθενούς (2 ή και παραπάνω), τα οποία τοποθετούνται πάνω από κάποια αρτηρία (συνηθέστερα καρωτίδα ή κερκιδική).
- Εξετάσεις λιπιδίων, ώστε από την ηλικία των 40 ετών να υπάρχει το λιπιδαιμικό προφίλ κάθε ανθρώπου και να καθορίζονται πορεία και στόχοι, με ή χωρίς φαρμακευτική αγωγή. Τα λιπίδια που πρέπει να εξετάζονται είναι η ολική χοληστερίνη, η low-density lipoprotein (LDL, ή «κακή» χοληστερίνη), η high-density lipoprotein (HDL, ή «καλή» χοληστερίνη) και τα τριγλυκερίδια. Η ερμηνεία των εξετάσεων (το δείγμα των οποίων πρέπει να δίνεται με τον ασθενή σε νηστεία τουλάχιστον 12 ωρών) είναι εξατομικευμένη για τον καθένα, και πρέπει να γίνεται μόνο από ειδικό καρδιολόγο ή παθολόγο. Περαιτέρω πληροφορίες περί χοληστερίνης θα δώσουμε σε επόμενο άρθρο.
Ερμηνεία εξετάσεων, Ειδικές κατηγορίες ασθενών
Υπάρχουν βέβαια ορισμένες κατηγορίες ασθενών (όπως αυτοί με γνωστή στεφανιαία νόσο, με νεφρική ανεπάρκεια, με σακχαρώδη διαβήτη, με ήδη γνωστή αρτηριακή υπέρταση, με οικογενή σύνδρομα δυσλιπιδαιμίας), οι οποίοι εντάσσονται σε ειδικές κατηγορίες, και των οποίων η προληπτική καρδιολογία είναι κάπως διαφορετική από το γενικό πληθυσμό, και οι οποίοι χρήζουν τακτικότερης και αυστηρότερης καρδιολογικής παρακολούθησης. Αν λοιπόν ανήκετε σε κάποια από αυτές τις κατηγορίες, επισκεφθείτε τον καρδιολόγο σας χωρίς χρονοτριβή.
Συμπέρασμα
Εν κατακλείδι, η προληπτική καρδιολογική παρακολούθηση (το γνωστό σε όλους check-up) θα πρέπει να ξεκινά από την ηλικία των 40 ετών, να περιλαμβάνει οπωσδήποτε μετρήσεις της αρτηριακής πίεσης και των λιπιδίων αίματος, όπως και όποιες άλλες εξετάσεις κρίνει ο θεράπων καρδιολόγος ότι χρειάζονται για την ασφαλέστερη παρακολούθηση του καθενός από εμάς. Στον 21ο αιώνα πλέον, η καρδιολογική πρόληψη είναι ευθύνη όλων μας, προκειμένου να χαιρόμαστε τη ζωή και την υγεία μας, τόσο εμείς, όσο και τα αγαπημένα μας πρόσωπα.
ΚΑΡΔΙΟΛΟΓΟΣ ΑΘΗΝΑ ΚΑΦΦΑ ΙΛΧΑΜ – ΑΚΡΟΠΟΛΗ – ΜΕΤ
Address: Dionysiou Areopagitou 3, Athina 117 42